Oggi parliamo di artrite reumatoide e vediamo come questa patologia si manifesta, quali soggetti colpisce, come viene diagnostica e come curarla
Cos'è l'artrite reumatoide?
L'artrite reumatoide è una malattia sistemica che colpisce prevalentemente le piccole articolazioni, ma che può colpire qualsiasi articolazione. Nella definizione la parola "sistemica" indica che, in modo più o meno evidente, coinvolge tutto il corpo. Tra le problematiche sistemiche merita un cenno particolare l'aggravamento delle alterazioni vascolari in senso aterosclerotico (ictus, infarti cardiaci, etc) che, se non curato, comporta una invalidità importante e una ridotta aspettativa di vita.
La desinenza "ite", della parola artrite, indica che sia all'inizio che per tutto il decorso della malattia domina l'infiammazione. Quest'ultima inizia da un capillare dell'area nuda (porzione dell'articolazione non ricoperta da cartilagine), poi impegna tutta la guaina sinoviale (membrana che riveste e nutre l'articolazione) e poi ogni organo su cui si localizza, come cute, polmone, arterie, cuore, ecc.
Come si manifesta?
Si manifesta con dolore durante il riposo, che si attenua con il movimento dolce; maggiore rigidità prolungata al risveglio; malessere generale, astenia e anemia. VES e PCR sono elevati nelle fasi di attività di mattina, la presenza del fattore reumatoide e di alcuni anticorpi confermano la diagnosi.
Una prima caratteristica consiste nella distribuzione della gravità con cui le articolazioni vengono colpite, ciò può essere di grande aiuto nella conferma diagnostica. Tale caratteristica consiste nell'andamento centripeto. Ciò significa che le articolazioni interfalangee distali sono meno gravemente colpite rispetto alle prossimali, e queste ultime meno delle metacarpofalangee e ancora queste ultime saranno colpite meno gravemente delle articolazioni radio-carpiche e intracarpiche (polsi).
La seconda caratteristica clinica consiste nell'impegno bilaterale e simmetrico. Ciò significa che sarà colpito sia il polso destro che il sinistro, anche se in punti, gravità e tempi differenti; così per qualsiasi altra articolazione.
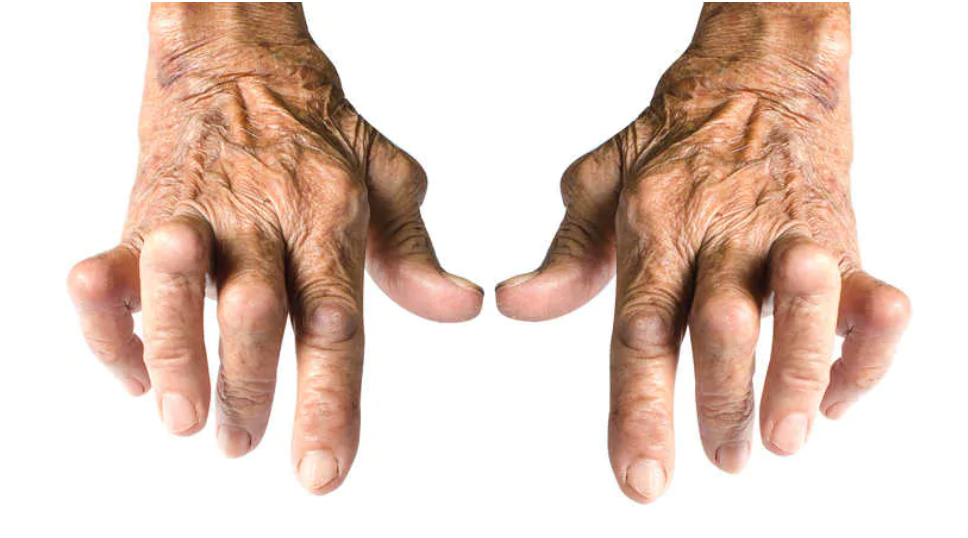
Come viene diagnosticata l'artrite reumatoide?
Già la storia e la palpazione da al medico esperto la possibilità di comprendere di che tipo di infiammazione si tratta. ma la conferma diagnostica si ottiene con le indagini strumentali. Nei casi che giungono tardivamente all'osservazione del medco la diagnosi può essere solo visiva per la particolare deviazione ulnare delle dita della mani o per altre deformazioni delle articolazioni. Fortunatamente con le nuove terapie tali deformità sono quasi sparite. Il liquido infiammatorio reumatoide erode la superficie cortiale dell'osso articolare, tale zona sarà la prima parte dell'osso a indebolirsi dal punto di vista della densità ossea. Tale fenomeno si chiama erosione e richiede, a seconda dell'aggressività della malattia, almeno tre mesi.
Per formulare una diagnosi precoce l'ecografia o la risonanza magnetica danno un contributo importantissimo, che diviene anche documento oggettivo utile al monitoraggio delle lesioni nel tempo. La TAC è utile quando la lesione è già avanzata e quindi radiologicamente visibile, col vantaggio rispetto alla radiologia convenzionale di poter evidenziare erosioni più piccole di quelle che si potrebbero vedere con la radiologia convenzionale. Nelle fasi di attività della malattia c'è un florido quadro ematologico consistente in elevazione degli indici bioumorali di flogosi, ovvero VES, PCR, fibrinogeno, piastrinosi, alfa-2-globuline, ecc.
Inoltre c'è un'anemia normocromica e normocitica e c'è un abbassamento dei livelli di colesterolo. Spesso è presente un immunocomplesso, che si chiama fattore reumatoide, che specie se sono presenti altri autoanticorpi come gli ACPA, anticorpi contro un peptide ciclico citrullinato, contribuiscono in maniera forte a confermare la diagnosi.
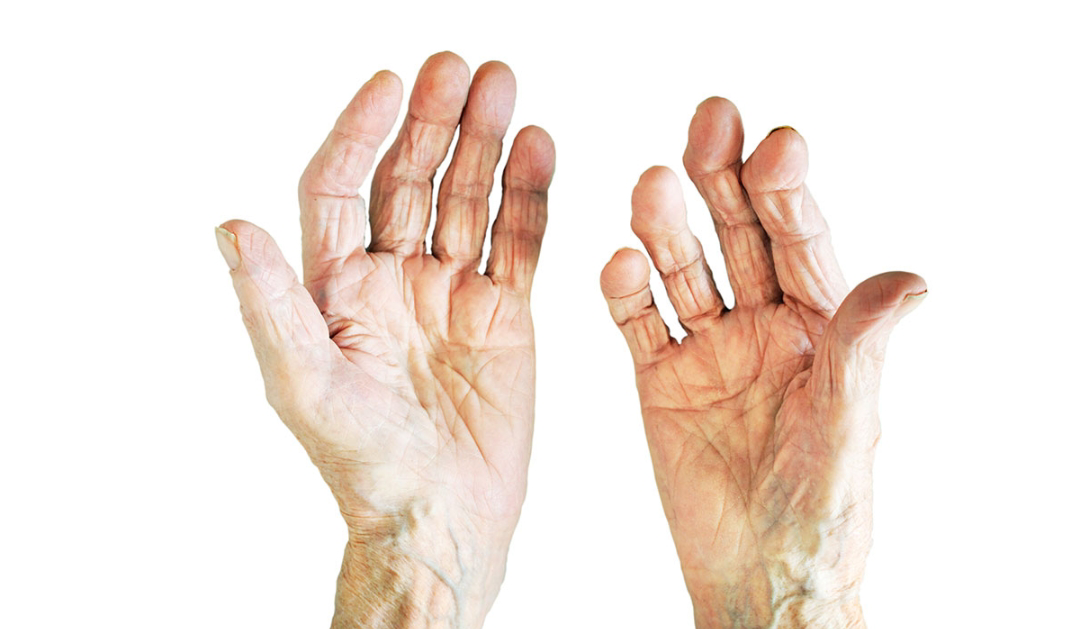
Chi viene colpito dalla malattia?
L'artrite reumatoide colpisce più le donne che gli uomini in qualsiasi fascia d'età. In gravidanza migliora e a volte guarisce.
Come si cura?
Si cura in maniera eccellente. Si inizia con metrotrexatoo leflunomide, più antinfiammatori non steroidei, antimalarici, in alcuni casi ciclosporina e raramente con corticosteroidi. Da 20 anni a questa parte si è fatto un balzo in avanti grazie ai farmaci costruiti con le tecniche di bioingegneria, i cosiddetti farmaci biotecnologici. Tali farmaci hanno cambiato la storia naturale della malattia. Ciò significa che se presa in tempo la patologia non comporta menomazioni e consente una vita normale.
Il primo farmaco biotecnologico è stato l'infliximab, anti-TNF-alfa, che si usa per via endovenosa. Abbiamo assistito a dei veri miracoli dopo anche una dolo infusione di tale farmaco. Poi sono arrivati i sottocutanei sia nati-TNF-alfa che con altre molecole.
I farmaci biotecnologici per l'artrite reumatoide sono mirati contro specifiche citochine: TNF-alfa, interleuchina 6 (tocilizumab), interleuchina 1 (anakinra). Oppure contro alcune molecole fondamentali nelle prime fasi della risposta dei linfociti T, abatacept,oppure contro alcune cellule, linfociti B, nelle fasi che precedono la maturazione per produrre autoanticorpi. Ma da alcuni anni sono disponibili altri farmaci molto importanti che si danno, differenza di quelli biologici, per bocca. Trattasi degli inibitori delle Janus Chinasi che sono proteine enzimatiche utili a trasmettere segnali per la progressione della cascata infiammatoria.
Fondamentale è ricordare che sempre e in ogni fase della malattia la fisioterapia, movimentazione in modo corretto, deve essere una prerogativa importantissima. Il distretto colpito disturba tutto il corpo e pertanto l'organismo lo esclude parzialmente e lo nutre meno. Ciò comporta che anche i farmaci potrebbero arrivare nelle zone lese in quantità inferiore che nelle parti sane. Pertanto col movimento arriverà più sangue e quidi più farmaci, sia quelli che le "officine" del proprio corpo producono che quelle che da il medico.
Inoltre il dolore comporta impotenza funzionale con conseguente ipotrofie distrettuali, anche per questo il movimento attivo e dolce (sotto la guida di un attento fisioterapista è fondamentale). Ricordare che nessuno può dire quanto spingere un movimento per non sentire dolore, ma soltanto il paziente può autodosare lo sforzo: mai arrivare a provocare dolore.
Per saperne di più contatta il Prof. Corsaro


 Via S. Anna dei Lombardi 40 -
80134 Napoli (NA)
Via S. Anna dei Lombardi 40 -
80134 Napoli (NA)
 Richiedi visita
Richiedi visita